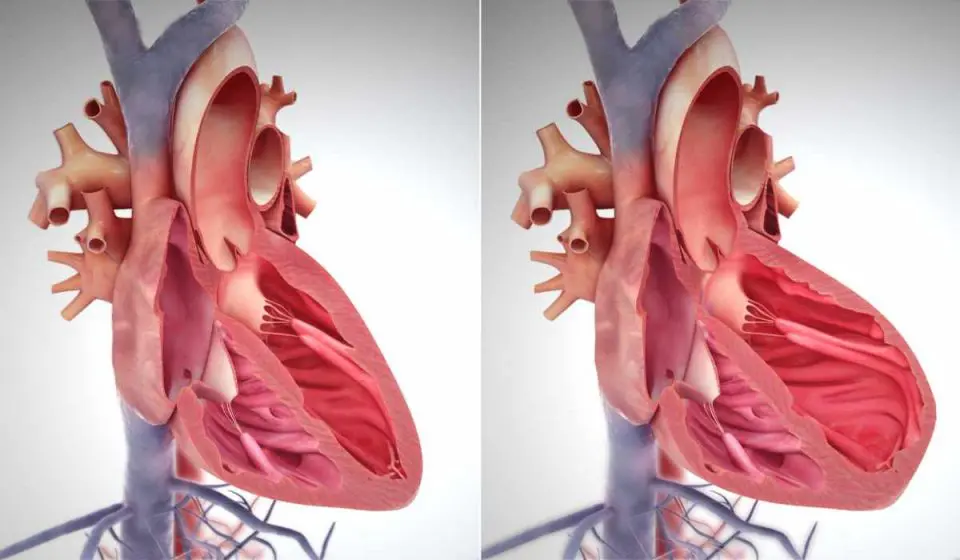
Серце лівого шлуночка б’ється ритмічно, перекачуючи кров під тиском, ніби потужний насос у жорсткій оболонці. Коли його стінки потовщуються, це сигнал про перевантаження – гіпертрофію лівого шлуночка. Гарна новина: у переважній більшості випадків, особливо якщо причина в гіпертонії, цю зміну можна не просто зупинити, а й частково або повністю повернути назад. Дослідження показують регрес маси міокарда на 10-30% за перші роки лікування, якщо взятися вчасно. Але все залежить від причини: генетичні форми стійкіші, а адаптивні – реагують блискавично.
Уявіть серце як м’язистого атлета, який тренується надто завзято через постійний тиск. Артеріальна гіпертензія змушує його рости, щоб протистояти навантаженню, але з часом це призводить до втоми, аритмій чи серцевої недостатності. За даними Mayo Clinic, ефективний контроль тиску повертає серце до форми, зменшуючи ризик інфарктів удвічі. Тож вилікувати гіпертрофію лівого шлуночка реально – головне розібратися в нюансах.
Ця стаття розбере тему по кісточках: від механізмів розвитку до сучасних стратегій, які дають шанс на повне відновлення. Розповідаю як кардіологу-другу, з прикладами з практики та свіжими даними 2025-2026 років.
Що ховається за гіпертрофією лівого шлуночка
Гіпертрофія лівого шлуночка – це не хвороба сама по собі, а адаптація м’яза серця до надмірного навантаження. Стінки шлуночка, що качає кров у весь організм, потовщуються понад норму: у нормі товщина 6-11 мм, при гіпертрофії – понад 12 мм, а маса міокарда зростає на 20-50%. Розрізняють концентричну форму, коли стінки густішають рівномірно через тиск (типова для гіпертоніків), та ексцентричну – з розширенням порожнини через об’ємне навантаження, як у спортсменів чи при регургитації клапанів.
Серце реагує так, ніби будується фортеця: м’язи міцнішають, але стають жорсткими, погано розслабляються. Це призводить до діастолічної дисфункції – кров наповнює шлуночок повільніше. У 2024 році в Hypertension Research підрахували: у Європі гіпертрофію лівого шлуночка виявляють у 8-12% дорослих, а серед гіпертоніків – аж у 30-40%. В Україні, де серцево-судинні хвороби забирають 65% смертей, цей показник вищий через стреси та дієту.
Не плутайте з фізіологічною гіпертрофією у атлетів: вона оборотна, без фіброзу. Патологічна ж накопичує рубцеву тканину, ускладнюючи регрес.
Причини, які провокують потовщення серцевого м’яза
Головний винуватець – артеріальна гіпертензія, яка діє роками непомітно. Кожен стрибок тиску понад 140/90 мм рт. ст. змушує серце працювати з подвоєною силою, ніби підтюпцем нести важкий рюкзак. За статистикою AHA, 90% випадків гіпертрофії лівого шлуночка пов’язані з нею. Ожиріння підсилює ефект: жир виділяє гормони, що звужують судини.
Друге місце – клапанні вади, як стеноз аорти. Клапан звужується, серце тисне сильніше, стінки ростуть. Рідше – гіпертрофічна кардіоміопатія (ГКМП), генетична мутація саркомерів, де гіпертрофія виникає без зовнішнього тиску. Спортсмени мають фізіологічну форму від тренувань, але 1-2% переходить у патологію.
- Генетичні фактори: мутації в генах MYH7 чи TNNT2 провокують ГКМП у 1 на 500 людей.
- Образ життя: куріння, алкоголь, сидячий спосіб – множать ризик удвічі.
- Інші: апное сну, анемія, гіпертиреоз – створюють об’ємне навантаження.
Ці причини диктують прогноз: адаптивна гіпертрофія регресує легко, первинна – потребує спеціалістів. Перехід від однієї до іншої плавний, тож рання діагностика – ключ.
Сигнали тривоги: симптоми гіпертрофії лівого шлуночка
Багато хто живе з гіпертрофією роками, не підозрюючи. Серце компенсує, але з часом видає себе задишкою на сходах, ніби повітря густе від вологи. Біль у грудях – тиснучий, як лещата, особливо після їжі чи стресу, сигналізує ішемію через стиснені судини.
Аритмії додають хаосу: серце “гальмує” чи “тріпоче”, викликаючи запаморочення. Уночі прокидаєтесь від нестачі кисню – класичний симптом дисфункції. У важких випадках – непритомності чи набряки ніг, бо серце не справляється.
- Задишка при навантаженні – перша ознака.
- Головний біль, шум у вухах від гіпертонії.
- Втома, що накопичується, ніби батарея сідає швидше.
Симптоми маскуються під “вік” чи “стрес”, але ігнор – помилка. Раннє виявлення зменшує ризики на 50%.
Як діагностують цю невидиму загрозу
Ехокардіографія – король методів, показує товщину стінок з точністю 95%. Норма маси лівого шлуночка: для жінок <95 г/м², чоловіків <115 г/м². ЕКГ фіксує високі зубці R у лівих відведеннях, але чутливість лише 50%.
МРТ серця розкриває фіброз – “шрами” на м’язах, що не регресують. Холтер моніторить аритмії 24/7. Стрес-тест перевіряє реакцію на навантаження.
| Метод | Що показує | Переваги |
|---|---|---|
| ЕхоКГ | Товщина, маса, функцію | Доступне, безболісне |
| ЕКГ | Електричні зміни | Швидке скринінг |
| МРТ | Фіброз, деталі | Найточніше (джерело: ESC guidelines 2023) |
Таблиця базується на рекомендаціях ESC та AHA. Комбінація методів дає повну картину, дозволяючи відрізнити фізіологію від патології.
Регрес чи повне вилікування: реальна картина
Гіпертрофію лівого шлуночка можна вилікувати в 60-80% випадків, якщо причина усунена вчасно – регрес маси на 20% за рік при ідеальному контролі АТ. Дослідження REVERSE-LVH 2025 року з sacubitril/valsartan підтвердили: навіть фіброз частково розсмоктується. При гіпертонії реверс повний за 2-3 роки з ACEI.
ГКМП стійкіша: регрес мінімальний, але симптоми контролюють. Фізіологічна зникає за тижні без навантажень. Фактори успіху: вік <60, ранній старт, відсутність фіброзу.
Ризики без лікування жахливі: ризик раптової смерті х10, серцевої недостатності х5. Але терапія повертає шанси.
Стратегії лікування: від таблеток до скальпеля
Медикаментозний підхід
Контроль АТ до 130/80 – основа. Інгібітори АПФ (еналаприл) чи БРА (лозартан) кращі для регресу: зменшують масу на 15-25%. Бета-блокатори (метопролол) гальмують серцебиття, CCB (амлодипін) розслаблюють судини. Новинка – SGLT2-інгібітори (дапагліфлозин) для ожирілих, з регресом за 2025 даними AHA.
| Група препаратів | Приклади | Ефект на гіпертрофію |
|---|---|---|
| Інгібітори АПФ/БРА | Еналаприл, Лозартан | Регрес 20-30% (Hypertension Research 2024) |
| Бета-блокатори | Бісопролол | Контроль ритму, регрес 10-15% |
| SGLT2-інгібітори | Емпагліфлозин | Зменшення фіброзу |
Таблиця за AHA guidelines. Комбінація – норма, дозу підбирає лікар.
Зміна способу життя – ключ до успіху
Дієта DASH: овочі, фрукти, мінімум солі (<5г/день). Аеробіка 150 хв/тижд: ходьба, басейн. Скидання 5-10 кг ваги регресує гіпертрофію на 10%. Кинути палити – подвоює ефект.
Типові помилки пацієнтів з гіпертрофією лівого шлуночка
Багато хто ігнорує задишку, списуючи на “вік”. Помилка номер один: самолікування травами замість таблеток – тиск скаче, серце росте. Друга: надмірні навантаження без консультації, бо “спорт рятує все”. Третя: ігнор ваги, коли живіт тисне на серце.
- Не міряти тиск щодня – втратите контроль.
- Зловживати сіллю в борщі чи фастфудом.
- Відкладати ЕхоКГ, думаючи “пройде”.
Ви не повірите, але один пацієнт з 180/110 мм рт. ст. за півроку скинув 12 кг і регресував гіпертрофію на 18%. Уникайте цих пасток – серце скаже дякую.
Профілактика: як не допустити розвитку гіпертрофії
Щорічний чек-ап після 40: тиск, ЕКГ, Ехо. Контролюйте генетику: якщо рідні з ГКМП, скринінг з 20 років. Дієта з калієм (банани, шпинат) тримає тиск у нормі. Стрес-менеджмент: йога чи прогулянки розслаблюють судини.
Уявіть серце як надійний двигун: доглядайте вчасно, і воно служитиме довго. З новими препаратами на кшталт sacubitril/valsartan перспективи сяють яскравіше, ніж будь-коли. Ваш наступний крок – до кардіолога, бо здоров’я серця варте кожної хвилини.